Туннельный синдром

Впервые синдром запястного канала описан в 1854 году Педжетом как посттравматическое защемление лучезапястного сустава. Уже тогда многие ремесленники страдали нестерпимой болью в кистях и онемением пальцев.
Сегодня актуальность проблемы обусловливается тем, что каждому пятому пациенту со свойственными жалобами на болевые ощущения, онемение и покалывание в руках выставляется диагноз «синдром запястного канала». Возраст манифестации заболевания сегодня составляет 25-35 лет.
Что такое туннельный синдром
Туннельный синдром запястья (синдром карпального канала, кистевой туннельный синдром) является самым распространенным видом компрессионно-ишемической невропатии, проявляющейся болевыми ощущениями в руках, чаще в кисти правой руки.
Заболевание возникает в результате защемления срединного нерва в узком пространстве (анатомическом туннеле) и обусловливается его постоянным сдавливанием. Известны также туннельные синдромы верхней конечности, связанные с защемлением лучевого, локтевого нервов и их сдавлением.

Причины появления
Туннельные синдромы чаще известны, как профессиональные заболевания, которые связаны с использованием вибрационных инструментов, монтажными работами, переработкой и упаковкой продуктов питания.
В XXI веке заболевание захватило посетителей компьютерных игровых клубов и работников офисов. К факторам, способствующим возникновению болезни, а также усугубляющим ее течение относят:
- метаболические нарушения в организме (гипотиреоз, подагра, сахарный диабет);
- период беременности;
- климактерический период;
- повышенный индекс массы тела;
- частое травмирование анатомической области;
- гиперостоз, а также не консолидированные переломы лучевой кости;
- большой стаж курения.

Симптомы
Признаки заболевания можно разделить на чувствительные, двигательные и трофические симптомы. Чаще всего невропатия запястного канала дебютирует с боли или других чувствительных расстройств. Первично боль возникает при физической нагрузке, с прогрессией заболевания она начинает беспокоить пациента постоянно. Для болевого синдрома характерен изматывающий характер, ночные эпизоды, отсутствие обезболивающего эффекта от приема больших доз анальгетиков в запущенных случаях.
К другим проявлениям патологии относят:
- аллодиния, гиперпатия, ощущение электрических прострелов;
- онемение пальцев, руки;
- снижение силы в кисти;
- быстрая утомляемость при выполнении привычной работы;
- атрофические изменения мышц, а в некоторых случаях развитие контрактур по типу «обезьяньей лапы».
Сдавление артерий, вен приводит к сосудистым расстройствам – побледнение конечности, локальная гипотермия, синюшность и отечность в пораженной области. Трофические изменения при изолированном поражении нерва встречаются намного реже, чем при сочетанном варианте патологии.

Диагностика
Врач, проводящий диагностику, начинает ее со сбора медицинского анамнеза. Собираются данные о болезнях, травмах, которые пациент перенес ранее, симптомах, которые беспокоят в настоящее время, а также анализируется ежедневная работа, нагрузка. Выявление профессиональной предрасположенности позволит в дальнейшем специалисту рекомендовать профилактические меры, чтобы избежать повторных эпизодов болезни.
На следующем этапе пациент заполняет диаграммы руки, на которых отмечает участки руки с чувством онемения, покалывания, боли.
Методы диагностики включают разные физические обследования:
- тест Тинеля, положительный у 75% больных, осуществляется с помощью специального молоточка, которым постукивают по запястью в участках иннервации срединного нерва;
- тест Дуркана, когда сдавливание запястья вызывает онемение и/или боль в пальцах;
- тест Фалена со сгибанием, либо разгибанием кисти на 90 градусов с последующим онемением, которое развилось менее чем за 60 секунд;
- оппозиционная проба, заключающаяся в невозможности соединить большой палец и мизинец.
Для установки диагноза также используются инструментальные методы. На их основании возможно планирование хирургического вмешательства:
- ЭМГ срединного нерва назначается для оценки необходимости хирургического вмешательства, либо в случаях, когда диагноз неясен.
- Рентгенодиагностика не выявляет карпальный синдром, но способна обнаружить признаки артрита, новообразований, травм.
- Ультразвуковое исследование определяет размеры срединного нерва, наличие опухолей, гнойного экссудата.
- МРТ обнаруживает отек срединного нерва, сужение канала, определяет расстройства кровообращения.
Лабораторная диагностика основана на проведении ревматических проб для исключения артрита, выявления скрытых инфекционных процессов. Применение некоторых методов лечения при острой лихорадке и выраженном воспалении противопоказано.
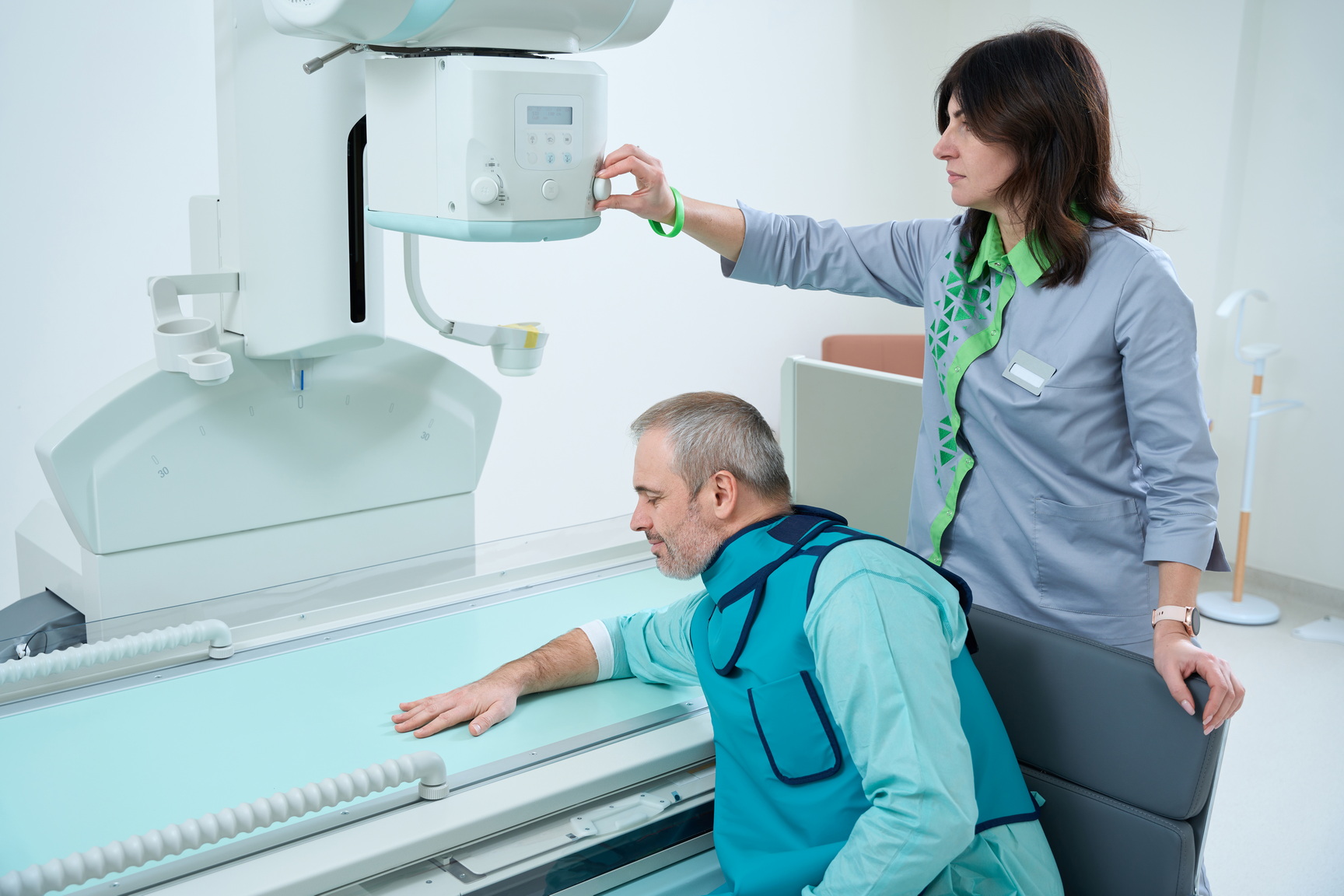
Лечение туннельного синдрома запястья руки
Лечить невропатию, вызванную защемлением нервных волокон в анатомическом туннеле, нужно на ранних стадиях, пока изменения не приобрели необратимый характер. В первую очередь лечение начинают с иммобилизации специальными приспособлениями – ортезами, бандажами, лангетами. Обездвиживание в зоне поражения помогает прекратить на нее физическое воздействие.
Медикаментозное
Тяжелое течение заболевания с сильным воспалением и острой болью требует назначения анальгетиков, вазоактивных препаратов, противовоспалительных средств. Боль на фоне нейропатического механизма требует назначения лекарственных препаратов из группы антиконвульсантов, антидепрессантов. Выбор лекарства осуществляет лечащий врач, способный оценить последствия их приема, а также вероятный эффект.
В целях обезболивания врачи прибегают к блокированию болевого синдрома введением комбинации анестетика и гормонального средства. Этот метод используют при неэффективности других.
Симптоматическое лечение включает назначение препаратов из группы противоотечных медикаментов, миорелаксантов.
Физиотерапия
В отношении патологии эффективны методы физиотерапии, основанные на прогревании сухожильной и суставных областей, улучшающие микроциркуляцию в тканях. В назначение обычно входят ультразвуковая, контрастная гидротерапия, электрофорез, коротковолновое прогревание.
Хирургическое
Оперативное вмешательство предусматривает проведение операции, заключающейся в пересечении поперечной связки запястья. Хирургическое лечение снижает давление на срединный нерв в результате увеличения пространства в канале. Операцию рекомендовано проводить пациентам со средней и тяжелой степенью патологии.
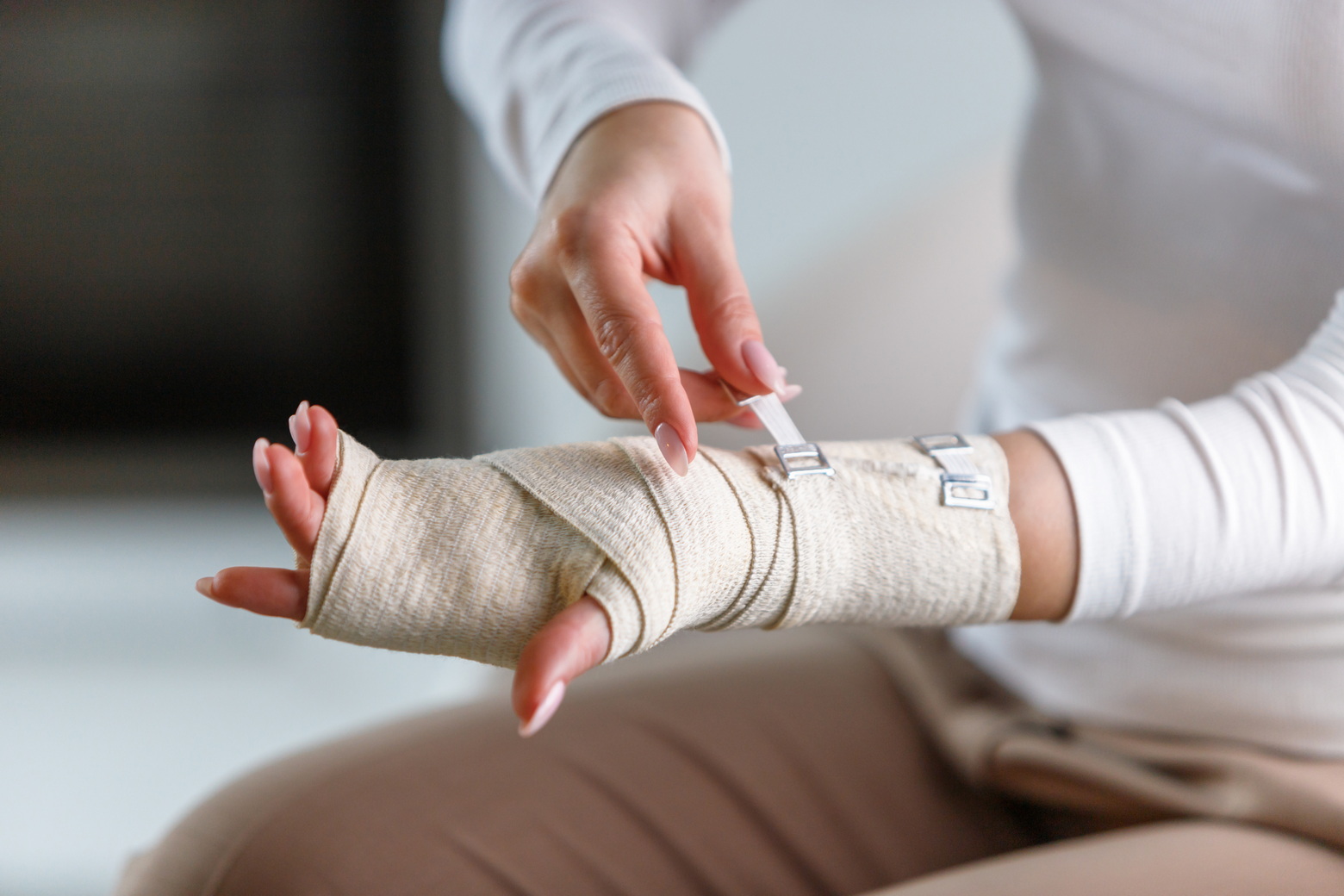
Профилактика
Следование простым советам по профилактике туннельного синдрома позволит предотвратить прогрессию заболевания, которое при неблагоприятном течении способно приводить к инвалидизации.
Главная часть профилактических мероприятий – правильная организация рабочего места. При верной посадке за столом поясница располагается к бедрам так же, как и плечо к предплечью, под углом в 90 градусов. Компьютерный стул должен быть оснащен удобными подлокотниками.
Врачи рекомендуют выполнять комплекс упражнений, способствующий улучшению кровообращения в мышечной ткани запястья, использовать пружинные эспандеры и другие игрушки «антистресс».
Нельзя перерабатывать более 12 часов в день, занимаясь однообразной деятельностью, а также отказываться от отпуска.
Несмотря на распространенность патологии, большая часть пациентов не спешит обращаться за помощью к врачу, что усугубляет заболевание и способствует формированию контрактур. Ранняя диагностика, правильное лечение помогут быстро достигнуть положительной динамики, в то время как запущенные случаи потребуют сложного хирургического вмешательства и длительного периода восстановления.